 *di Carlo Bruschi e Giuseppa Patti
*di Carlo Bruschi e Giuseppa Patti
Si sta guardando sempre con maggior interesse ed attenzione verso modelli di funzionamento diversi, totalmente ripensati e che prendono spunto dal mondo aziendale vero e proprio cercando di mutuare, con i dovuti accorgimenti, alcuni principi che rendono più fluido e snello la fruizione delle prestazioni sanitarie e di conseguenza più economiche. Di seguito faremo un approfondimento della metodologia Lean e del PDTA, modelli che partono dalla centralità del paziente.
Il Lean
La Lean organisation (organizzazione snella) costituisce oggi un modello di riferimento a cui molte aziende si ispirano per rispondere al contesto di sempre maggiore competitività e minori risorse economiche. Nasce in Toyota con il Toyota Production System, modello che ha totalmente scardinato i capisaldi sui quali si basava l’organizzazione industriale del periodo ed ha portato Toyota negli anni da entità marginale nel panorama dei produttori di auto a società leader nel mercato mondiale.
La filosofia di fondo è fare di più con meno di tutto: meno spazio, meno persone, meno macchinari, meno magazzini e di conseguenza meno capitali….ovvero in modo snello. Dietro questa teoria apparentemente semplicistica si cela un modello che, come dicevo prima, ha totalmente rivoluzionato i paradigmi organizzativi e produttivi. Alcuni esempi per dare concretezza. In totale antitesi con i concetti produttivi di massa derivanti dal modello Fordista (ciclo continuo) la linea di produzione Toyota si fermava ogni qual volta vi era un difetto, questo veniva analizzato e risolto, di conseguenza si evitava il ripetersi dello stesso, diminuendo fermi macchina ulteriori e improvvisi, questa nuova strategia portava nel medio periodo ad avere un numero di ore lavorate ben maggiori rispetto a quelle normalmente avute fermando per il minor tempo possibile la linea. Altro elemento di discontinuità è nel riconoscere l’importanza del fattore umano, l’operaio passa da forza lavoro non tenuta a pensare ad elemento cardine del miglioramento continuo, influendo di conseguenza sulla motivazione e sulla produttività dello stesso. Un modello quindi che ha come fondamento una profonda conoscenza dell’ambiente lavorativo in cui si cala e che necessita imprescindibilmente del coinvolgimento dei lavoratori partendo dal livello più basso dell’organizzazione. Tutto questo oggi sembra ovvio ma nei primi anni novanta la portata innovativa fu tale da esser oggetto di studio da parte del Massachussets Institut of Technology (MIT) e capitalizzato nel libro “The machine that changed the world”. Da allora la teoria è in continua evoluzione e trattazione da parte di studiosi ed è stata fatta propria dalla stragrande maggioranza delle aziende uscendo dal natale alveo manifatturiero per diffondersi nelle società di servizi e ormai da diversi anni anche nel comparto sanitario.
Il Lean in Sanità
Le riforme avviatesi con i decreti 502/92 e 517/93 hanno iniziato nel comparto sanitario quel percorso di aziendalizzazione che partendo col mutare lo stato giuridico ed attribuendo la veste aziendale di stampo privatistico alle strutture territoriali USL e ospedali di maggiori dimensioni ha introdotto anche disegni organizzativi e modelli gestionali ben definiti. Sono state introdotte funzioni in staff alla Direzione Generale con la finalità di monitorare la buona gestione aziendale ispirandosi e cercando di introdurre operativamente principi tipici del controllo di gestione. Ma nonostante i tentativi di razionalizzazione ed i progressi positivi raggiunti negli ultimi anni, continuano a permanere una serie di nodi irrisolti:
- lievitazione della spesa sanitaria;
- lunghi tempi di attesa;
- demotivazione del personale;
- disorganizzazione nei percorsi di cura;
- mancanza di partecipazione e comunicazione tra i livelli organizzativi.
Questi i principali motivi che hanno indotto alcune aziende sanitarie ad adottare una nuova strategia organizzativa, di allocazione più responsabile delle risorse e di valorizzazione del personale facendo propri i principi Lean.
Il lean thinking, come abbiamo detto, è una filosofia che mette al centro della propria riflessione il cliente e su di esso individua le attività necessarie per la sua soddisfazione eliminando le attività superflue classificandole come sprechi (c.d. “Muda”). Questo concetto ben si adatta al mondo sanitario e si traduce nell’individuare il miglior servizio per il paziente, identificando, nei percorsi assistenziali che lo vedono coinvolto, i punti che generano ritardi sprechi ed errori per rimuoverli e migliorare di conseguenza la qualità delle cure. L’obiettivo del Lean è quello di identificare quelle attività, e di conseguenza quei costi, che sono funzionali alla creazione di un servizio consono alle esigenze del paziente ed eliminare quelli superflui. In altre parole l’applicazione della metodologia si traduce da un lato nel trovare il più appropriato servizio per il paziente che si trova ad attraversare il processo di cura senza che questo viva inutili attese o trattamenti inadeguati, dall’altro nel tenere in considerazione il contenimento dei costi. Per riuscire a fare questo bisogna però cambiare totalmente prospettiva.
Oggi le strutture ospedaliere sono organizzate per Dipartimenti/Reparti naturale conseguenza della specializzazioni ma il paziente nel suo percorso riceve cure trasversali ai reparti. Pensiamo quando ci rechiamo in ospedale per un intervento, l’iter è: registrazione amministrativa, registrazione medica, visita medica specialistica, analisi cliniche, RX, a questo segue l’intervento a cui segue la degenza, la riabilitazione, seguiranno poi ulteriori esami di controllo pre dimmissioni, dimissioni mediche ed amministrative, una volta uscito ci saranno rientri per ulteriori visite di controllo. Come sottolineato da Fillingham il paziente riceve cure da vari attori appartenenti a reparti diversi ma con una visione parziale del percorso, è solo il paziente ad avere l’intera visione del processo. È la natura stessa di tale organizzazione, per specializzazioni, che aumenta la difficoltà di coordinamento ed inevitabilmente porta ad inefficienze e solo, abbandonando i canoni organizzativi classici e ponendo il paziente al centro per analizzare il processo di cura in modo trasversale, si può assicurare il miglior risultato qualitativo al minor costo.
Ma cosa s’intende per processo?
Un processo è un insieme di attività collegate tra loro al fine di produrre un risultato. Il risultato di un’attività, l’output, costituisce l’inizio, l’input, di quella successiva. Le attività devono essere quelle necessarie al raggiungimento del risultato e quindi possono benissimo essere interfunzionali. Tra i primi ad introdurre nelle teorie organizzative il concetto di processo aziendale ed a proporne una classificazione fu Porter che introdusse il modello conosciuto con la denominazione “Catena del Valore”. Secondo Porter qualsiasi organizzazione può essere ripensata in un insieme limitato di processi, che concorrono a creare valore per il cliente. Il modello classico ne individua 9, e ne propone una distinzione in:
- processi primari;
- processi di supporto.
Possiamo definire processi primari quei processi che concorrono direttamente alla creazione del valore riconosciuto dal cliente esterno. In sanità sono tali quei processi che agiscono direttamente sul percorso di cura indispensabili al raggiungimento della prestazione cioè l’erogazione della cura. Citiamo a titolo di esempio l’accoglienza, le visite di pre ricovero, le attività di erogazione della cura da parte dei medici e degli infermieri, le dimissioni. Quei processi o attività che il paziente vede e ai quali attribuisce un valore e sono determinanti per la sua soddisfazione. Possiamo definire processi di supporto quei processi che invece servono per la realizzazione dei processi primari ma non creano di per sé un valore riconosciuto dal cliente esterno, il loro cliente è sostanzialmente interno. In sanità sono tutti quei processi che pur non influendo direttamente sull’esito della cura sono comunque indispensabili e necessari al funzionamento dei processi primari, questi possono essere i servizi amministrativi, i laboratori ecc. Qui di seguito la rappresentazione grafica della catena del valore di Porter e la sua declinazione in ambito sanitario.
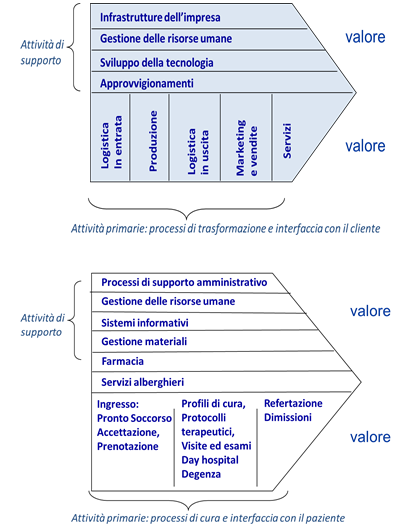
Per individuare correttamente i processi che creano valore, procedere alla loro analisi e alla conseguente eliminazione degli sprechi è necessario avere prima ben chiaro cosa costituisce valore per la propria organizzazione ponendo le aspettative del cliente al centro di questa analisi. In una struttura sanitaria potremo genericamente dire che il valore del servizio offerto è dato dal “fornire le giuste cure per la risoluzione dei problemi del paziente, in tempi brevi e in condizioni di totale sicurezza”. Questo poi può essere ulteriormente affinato individuando le peculiarità di ogni Organizzazione che si va ad analizzare ad es. rapidità di cura, eccellenza in determinati servizi, eccellenza della struttura (servizi alberghieri/personale) e dell’accoglienza o altro. Questo è ciò che sempre Porter definisce come: “la definizione del vantaggio competitivo” e che anche nel settore sanitario è determinante perché significa individuare il criterio distintivo per il quale si viene scelti dal paziente e di conseguenza su cosa si deve investire per rafforzarlo. Definito il valore bisogna individuare quei processi utili alla realizzazione del valore, utilizzando appunto la metodologia della “Catena del Valore”. Successivamente ognuno di questi processi individuati va analizzato nel dettaglio ricostruendone tutte le attività che lo compongono. Lo strumento Lean per fare questo è la Value Stream Mapping (VSM) ossia l’identificazione delle attività che compongono i processi e la loro mappatura grafica distinguendo:
- lo stato attuale, seguendo il paziente nel suo percorso ospedaliero identificando e tracciando le attività, le figure professionali, i materiali e i servizi coinvolti.
- Lo stato futuro, lo stesso percorso con i miglioramenti derivanti dall’analisi svolta.
Per la ricostruzione della VSM è necessario un Gruppo di Lavoro composto dal personale coinvolto sul processo analizzato ed il supporto di professionisti esperti nella metodologia. Le attività vengono analizzate, valutate secondo triplice distinzione, che è anche a fondamento dell’ Activity Base Management, in:
- attività a valore aggiunto (VA) intendendosi tutte quelle attività che producono un valore per il quale è disposto a pagare, in quanto costituisce uno dei motivi per cui il cliente finale sceglie il prodotto o il servizio di quell’azienda. Pensiamo ad esempio ad un processo di logistica nelle aziende di produzione di acqua, o ad un processo di accettazione particolarmente efficiente nelle aziende ospedaliere oppure ancora processi specialistici di cura che caratterizzano un’azienda ospedaliera piuttosto che un’altra; sono quei processi/attività che quindi soddisfano le aspettative del paziente. Da sottolineare che secondo autorevoli studi (Daniel Jones & Alan Mitchel 2010) anche nei processi a valore aggiunto per ogni attività a valore aggiunto ve ne sono nove che non producono valore.
- Attività con nessun valore aggiunto ma necessarie sono tutte quelle attività che di per se non costituiscono un valore aggiunto per il cliente ma non possono essere eliminate perché concorrono al buon funzionamento delle attività primarie, per questo vanno bene incasellate nel processo per evitare uno spreco eccessivo. In sanità possono essere classificate in questo modo tutte le attività di refertazione degli esami, senza le quali il percorso non può proseguire e se non organizzate possono bloccare il flusso, che al contrario, come specificato dai principi Lean, non si dovrebbe bloccare mai.
- Attività con nessun valore aggiunto sono quelle attività inutili e che non producono nessun valore per il cliente e spesso sono frutto di errori precedenti. Sono tali le rilavorazioni tempi di attesa necessari per la risoluzione di problemi creatisi, tempi di attesa per non corretta pianificazione e coordinamento degli attori coinvolti nel processo, attività doppie ecc. Queste attività generano solamente uno spreco di risorse come tali vanno eliminate.
La metodologia Lean ci offre una classificazione degli sprechi, riconoscendone sette tipologie definite a cui la letteratura ne ha aggiunta un’ottava, molto utile al processo di analisi e declinabile in tutti i settori anche in ambito sanitario. Le prime sette tipologie di spreco sono le seguenti:
- SOVRAPPRODUZIONE
- ATTESE
- TRASPORTO/MOVIMENTAZIONE
- SCORTE
- DIFETTI/DISSERVIZI
- PROCESSO
- PERSONALE MOTIVATO
L’ultimo punto, la motivazione del personale dal leggersi anche come non corretta formazione alle nuove prassi lavorative, oltre a costituire una causa di inefficienza interna all’organizzazione, costituisce sicuramente anche il fattore strategico da monitorare per la buona riuscita dei progetti Lean nelle strutture ed il mantenimento nel tempo. Solo con una forte Leadership iniziale dei vertici che dia a tutti una chiara indicazione della visione del cambiamento e l’effettivo coinvolgimento della base si avrà quella integrazione che oltre a ridefinire le regole secondo i principi Lean ne assicurerà il mantenimento nel tempo perché tutti saranno attori del continuo cambiamento e miglioramento che si instaurerà. Il cambiamento passerà dalle regole ai comportamenti e tutto il personale nella quotidianità maturerà la capacità di una revisione critica consapevole dei comportamenti e delle attività che assicura il miglioramento continuo. Sono già diverse le strutture sanitarie che hanno approcciato questa metodologia per la risoluzione di problemi specifici, in ciascuna di esse, la formazione ed il coinvolgimento hanno avuto un ruolo fondamentale tanto che spesso si è deciso di costituire una unità organizzativa interna che operi come consulenti interni in affiancamento ai colleghi per l’implementazione quotidiana. Di seguito una panoramica dei principali progetti svolti (Fonte “Innovazioni gestionali nelle Imprese Sanitarie” Carmen Raimondo).
- STRUTTURA
- A.S. Firenze
- AREA DI APPLICAZIONE LEAN
- I fase: Introduzione metodologia
- II fase: Alcune attività ospedaliere
- III fase: Riorganizzazione aziendale
- TIPO DI PROBLEMA
- Lunghe liste di attesa
- Problemi di comunicazione tra i diversi livelli
- OBIETTIVI
- Eliminazione delle criticità
- Standardizzazione dei processi
- Coinvolgimento del personale a tutti i livelli
- Allocazione più efficiente delle risorse
- RISULTATI CONSEGUITI
- Riduzione delle liste di attesa
- Riduzione della degenza media
- Aumento del tasso di rotazione dei posti letto da 43 a 68 pazienti
- Eliminazione dei rinvii degli interventi per cause non dipendenti dal paziente
- Aumento del 15-20% dell’indice di complessità degli interventi
- La produttività totale dei processi chirurgici è aumentata del 20%
- AREA DI APPLICAZIONE LEAN
- O. Padova
- AREA DI APPLICAZIONE LEAN
- Reparto di Ortopedia
- TIPO DI PROBLEMA
- Scarsa formalizzazione nei criteri di gestione delle liste operatorie a causa di regole dichiarate e condivise
- Attesa del chirurgo (30-45 min)
- Aumento del tempo di coordinamento necessario per i post traumi nei casi in cui l’anestesista doveva seguire contestualmente altri pazienti critici
- Attesa del paziente dalla chiamata all’arrivo per problemi di reparto
- Attesa materiale sterilizzato per variazione della lista
- OBIETTIVI
- Migliorare la gestione del tempo disponibile delle sale
- Avviare percorso di certificazione
- RISULTATI CONSEGUITI
- Standardizzazione dei protocolli per trazione al pronto soccorso
- Definizione procedure di anestesia e gestione materiali
- AREA DI APPLICAZIONE LEAN
- “Gallieri di Genova”
- AREA DI APPLICAZIONE LEAN
- Sala operatoria e gradualmente le altre aree dell’ospedale.
- TIPO DI PROBLEMA
- Lunghe liste di attesa
- Sprechi di risorse umane e materiali
- Spostamenti inutili del personale
- OBIETTIVI
- Migliorare il flusso dei pazienti all’interno della struttura
- Razionalizzazione delle risorse e contenimento dei costi
- Migliorare il livello qualitativo delle prestazioni e dei servizi
- Ridurre il tasso di mortalità, cadute in ospedale errori e infezioni ospedaliere
- Miglioramento degli indicatori di qualità
- Migliorare il livello di soddisfazione dei clienti e dello staff
- Aumentare l’efficienza con l’incremento della day surgery e la riduzione della degenza
- Migliorare i tempi di accesso e di percorrenza del paziente attraverso la struttura
- RISULTATI CONSEGUITI
- Riduzione del 40% dello spazio occupato dal blocco operatorio
- Riduzione dal 30 al 70% dello straordinario degli infermieri attraverso la verticalizzazione delle sedute operatorie
- Aumento del 19% delle attività in sala urgenze
- Riduzione del 20% delle degenze in terapia intensiva
- Aumento del 47% delle attività in day surgery
- Riduzione del 58% del numero di pazienti chirurgici rinviati per motivi clinici ed organizzativi
- Riduzione dei costi pari ad 1 mln di euro
- Formazione ai principi lean
- Formazione ai principi lean per circa 200 operatori.
- AREA DI APPLICAZIONE LEAN
- A.S. Firenze
Lean Accounting
Il cambiamento introdotto dalla metodologia Lean comporta necessariamente anche un ripensamento dei sistemi classi di contabilità aziendale. La metodologia che ben supporta una impostazione Lean basata sui processi è L’Activty Base Costing (ABC). La metodologia ABC supera la classica classificazione dei costi in fissi e variabili per prendere in considerazione i costi legati alle attività, in altre parole l’ABC pone l’attenzione sulle attività e sui processi necessari alla realizzazione dei prodotti o servizi, alle attività/processi individuati vengono attribuiti i costi tramite la determinazione di cost driver. Pertanto la tecnica di calcolo dei costi ABC assegna i costi delle risorse alle attività svolte per la produzione del bene o del servizio per il cliente. È una metodologia che, a differenza dei sistemi tradizionali, consente di determinare i costi “sotterranei” determinati da un processo. Soprattutto nelle organizzazioni moderne dove i c.d costi indiretti legati ai servizi sono spesso più alti dei costi dei materiali ecco che l’attribuzione di questi in base alla complessità dell’attività necessarie e non in base ad un ribaltamento proporzionale, che varia al variare dei volumi, consente una ricostruzione del costo pieno più veritiera. In altre parole risponde alle fin troppo consuete domande: “ma dove li abbiamo fatti sparire tutti questi soldi?”, “quanto tempo hai detto che ci abbiamo messo?”, “ma serve davvero tutto questo personale per fare questa attività?”.
… Continua al prossimo articolo.
 *Carlo Bruschi
*Carlo Bruschi
Dopo una breve esperienza in una società di consulenza in selezione del personale entra nel mondo aziendale sviluppando oltre quindici anni di esperienza, di cui la metà come Dirigente all’interno della Direzione Risorse Umane e Organizzazione in primarie società quali Fiat e Finmeccanica, in ruoli di sempre maggiore responsabilità fino a ricoprire posizioni apicali. In Fiat partecipa alla progettazione del primo modello delle competenze sviluppato in Italia basato sulle Famiglie Professionali e ne segue poi l’applicazione concreta. Si occupa della reingegnerizzazione dei processi fondamentali come diffusore interno della Metodologia Lean ispirata al Kaizen ed al Total Quality e 6 Sigma. Passato in Finmeccanica Oto Melara è regista di un progetto di Change Management articolato e complesso che investe tutti i versanti aziendali, comprendente azioni c.d. ‘’hard’’, quali mobilità e successivo ingresso di 150 giovani in due anni, ridisegno organizzativo per favorire il lavoro per processi, e azioni c.d. ‘’soft’’ per elevare la managerialità dei vari livelli aziendali caratterizzati da elevato know how tecnico. Collaborando con la società Hay opera un ripensamento completo della politica retributiva nel suo complesso toccando tutti i livelli aziendali. Sempre in Finmeccanica passa poi in Selenia Communications, (oggi Selex ) come Compensation & Organisation Manager WW, dove partecipa ad un ridisegno completo dell’organizzazione aziendale (c.d. Future State Vision), andando a ridefinire i perimetri di Business delle nuove Direzioni e dei ruoli sottostanti, oltre a curare un’armonizzazione dei diversi trattamenti retributivi presenti in Azienda. Sia nella prima esperienza (FIAT) che nella successiva (Selex) ha avuto modo di lavorare all’estero per seguire attività quali implementazione del piano di Management Review in Francia e Polonia, ed implementazione delle policy retributive in UK, Turchia e Germania. Arriva in Sicilia nel 2006 come Direttore del Personale per tutta la Sicilia del gruppo Almaviva, oltre 5000 dipendenti distribuiti in tre siti produttivi. Da tre anni opera come consulente di Direzione con Focus particolare sulle tematiche di organizzazione, controllo dei costi legato alle attività e progetti di efficientamento delle strutture e dei processi.
 *Giuseppina Patti
*Giuseppina Patti
Siciliana, medico specialista in psicoterapia e nutrizione clinica. Con la madre e il fratello gestisce la casa di cura accreditata con il SSR fondata dal padre nel 1951. Appassionata di tematiche organizzative e in particolare di Lean applicato in sanità, è alla continua ricerca di uno stile gestionale che sappia conciliare il rispetto per la sacralità del paziente con la gestione delle risorse economiche e la valorizzazione di tutto il personale coinvolto nell’attività sanitaria. La casa di cura da lei gestita è tra le prime strutture ad adottare una metodologia di controllo dei costi improntata ai processi di ricovero del paziente ed alla loro semplificazione e non al taglio dei costi.





